Seja bem-vindo ao nosso guia completo sobre o Câncer. Neste artigo exploraremos todas as questões relacionadas à doença: O que é, como acontece, incidência, mortalidade, os tipos mais comuns, tratamento e muito mais.
Então, vamos lá!
O que é câncer?
O câncer é uma doença bastante complexa que abrange mais de 100 tipos distintos de patologias, todas marcadas pelo crescimento desordenado e anormal das células no organismo humano. Esse processo, também conhecido como neoplasia, resulta na formação de tumores, os quais podem infiltrar e destruir os tecidos adjacentes, além de se disseminar para órgãos distantes, através da corrente sanguínea ou do sistema linfático, em um fenômeno chamado de metástase.
A origem do câncer reside em mutações genéticas que alteram o DNA celular, comprometendo suas funções normais de crescimento e diferenciação. Embora o câncer possa surgir em qualquer parte do corpo, alguns órgãos são mais suscetíveis à sua manifestação.
Cada tipo de câncer apresenta características únicas em termos de comportamento biológico, resposta ao tratamento e prognóstico. Enquanto alguns cânceres crescem lentamente e respondem bem aos tratamentos, outros são altamente agressivos e de difícil controle terapêutico.
É fundamental ressaltar que, apesar dos desafios enfrentados pelo diagnóstico e tratamento do câncer, avanços significativos têm sido feitos no campo da oncologia. Terapias inovadoras, como imunoterapia e terapia-alvo, têm revolucionado o manejo de certos tipos de câncer, oferecendo esperança para pacientes anteriormente considerados sem opções de tratamento.
Podemos afirmar, então, que o câncer é uma doença desafiadora que requer uma abordagem holística e multidisciplinar. Compreender sua natureza, fatores de risco e padrões de crescimento é fundamental para desenvolver estratégias eficazes de prevenção, detecção precoce e tratamento, visando melhorar a sobrevida e a qualidade de vida dos pacientes afetados por essa condição.
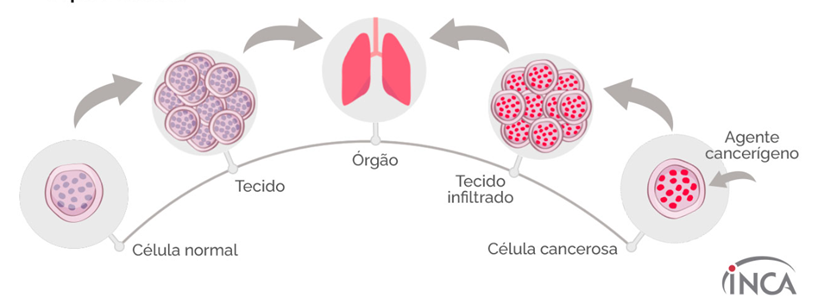
Qual a diferença entre tumor maligno e benigno?
A distinção entre tumores malignos e benignos é fundamental para compreender a diversidade das condições tumorais no organismo humano. Embora o termo “tumor” seja frequentemente associado ao câncer, é importante destacar que tumor e câncer não são sinônimos. O tumor refere-se simplesmente a um crescimento celular anormal em qualquer parte do corpo, podendo ser benigno ou maligno.
Os tumores benignos caracterizam-se por um crescimento localizado e limitado, sem invasão dos tecidos circundantes. Geralmente, esses tumores crescem lentamente e mantêm uma forma bem definida. O tratamento dos tumores benignos, na maioria dos casos, envolve a remoção cirúrgica completa do tumor, o que geralmente resolve em definitivo o problema do paciente.
Por outro lado, os tumores malignos, ou cânceres, apresentam um comportamento mais agressivo. Eles crescem de forma descontrolada e podem infiltrar-se nos tecidos circundantes, além de se espalharem para outras partes do corpo, através do processo de metástase. O tratamento do câncer geralmente requer uma abordagem multidisciplinar. Dependendo do estágio e do tipo específico de câncer, a melhor forma de tratamento é traçada.
Assim, enquanto os tumores benignos são geralmente tratados com sucesso através da remoção cirúrgica, os tumores malignos demandam uma intervenção mais abrangente e frequentemente prolongada.
O que é carcinogênese?
A carcinogênese, ou processo de formação do câncer, é um fenômeno que ocorre ao longo de um período prolongado, podendo levar anos até que um tumor seja detectável. Esse processo envolve uma série de estágios distintos que refletem a interação entre fatores genéticos e ambientais.
Estágio de iniciação, estágio de promoção, estágio de progressão e metástase
O processo inicia-se com o estágio de iniciação, no qual as células são geneticamente modificadas por agentes carcinogênicos. No entanto, nesse estágio, a doença ainda não se desenvolveu completamente. Em seguida, ocorre o estágio de promoção, no qual as células modificadas sofrem a influência de outros agentes, levando à sua transformação gradual em células malignas. É importante destacar que, se a exposição a esses agentes for interrompida, ainda é possível deter o avanço do processo carcinogênico.
À medida que o processo progride, entra-se no estágio de progressão, no qual as células alteradas começam a se multiplicar de forma descontrolada e irreversível. Por fim, ocorre o estágio de metástase, no qual as células cancerosas do tumor inicial têm a capacidade de se disseminar para outros locais do corpo, aumentando o risco de formação de tumores secundários.
Carcinomas, Sarcomas, Linfomas, leucemias e Mielomas
- Carcinomas são um tipo comum de câncer que se desenvolvem nas células epiteliais, que revestem a pele e os órgãos internos do corpo humano. Esses tumores podem surgir em diversas partes do corpo, como pulmões, mamas, cólon, próstata e pele. Existem vários subtipos de carcinomas, incluindo adenocarcinoma, que afeta glândulas, e carcinoma de células basais, que se origina nas camadas mais profundas da pele.
- Sarcomas são tumores que se originam nos tecidos conjuntivos do corpo, como ossos, cartilagens, gordura, músculos e vasos sanguíneos. Esses cânceres são menos comuns que os carcinomas e geralmente requerem abordagens de tratamento diferentes. Sarcomas ósseos, por exemplo, podem começar nos ossos longos das pernas ou braços, enquanto sarcomas de tecidos moles podem se formar em músculos ou tecidos conjuntivos profundos.
- Leucemias são cânceres que começam nas células imaturas da medula óssea, responsáveis pela produção de glóbulos brancos do sangue, conhecidos como leucócitos. Essas células cancerosas proliferam rapidamente, substituindo as células saudáveis na medula óssea e, às vezes, se espalhando para o sangue e outros órgãos. As leucemias são classificadas de acordo com o tipo de célula afetada, sendo mieloide ou linfoide.
- Linfomas têm origem nos linfócitos, um tipo de glóbulo branco do sangue que faz parte do sistema linfático. Esses cânceres podem se desenvolver nos gânglios linfáticos, baço, amígdalas ou outras áreas do corpo. Existem dois grandes grupos de linfomas: Hodgkin e não Hodgkin, cada um com diferentes subtipos e características clínicas distintas.
- Mielomas são cânceres que começam nas células plasmáticas da medula óssea, responsáveis pela produção de anticorpos. Essas células anormais se multiplicam descontroladamente, prejudicando a produção de células sanguíneas normais e afetando a função do sistema imunológico. O mieloma múltiplo é o tipo mais comum de mieloma.
- Cânceres do Sistema Nervoso Central têm origem nos tecidos do cérebro ou da medula espinhal. Esses tumores podem ser benignos ou malignos e podem afetar diversas funções neurológicas, dependendo da área do sistema nervoso central que estão localizados.
Incidência e mortalidade do câncer
O câncer representa um dos maiores desafios de saúde pública em todo o mundo, sendo uma das principais causas de morbidade e mortalidade. Atualmente, é a segunda doença que mais resulta em mortes globalmente, contribuindo para cerca de 9,6 milhões de óbitos por ano. No Brasil, o câncer é responsável por mais de 200 mil mortes anualmente, ficando atrás apenas das doenças cardiovasculares, como infarto e AVC.
Com o envelhecimento da população e mudanças nos estilos de vida, a incidência de câncer tem aumentado significativamente. O Instituto Nacional de Câncer (INCA) estima que ocorram aproximadamente 600 mil novos casos de câncer por ano no Brasil. Esses números refletem a necessidade urgente de estratégias de prevenção, detecção precoce e tratamento eficazes para combater essa doença devastadora.
Projeções para os próximos anos indicam uma tendência de redução na taxa de mortalidade por câncer em algumas regiões do Brasil. Entre os anos de 2026 e 2030, espera-se uma queda de 14,8% na taxa de mortalidade entre homens, com uma média de 127,1 óbitos por 100 mil habitantes. Para as mulheres, a queda prevista é de 4,7%, com uma média de 113 óbitos por 100 mil habitantes.
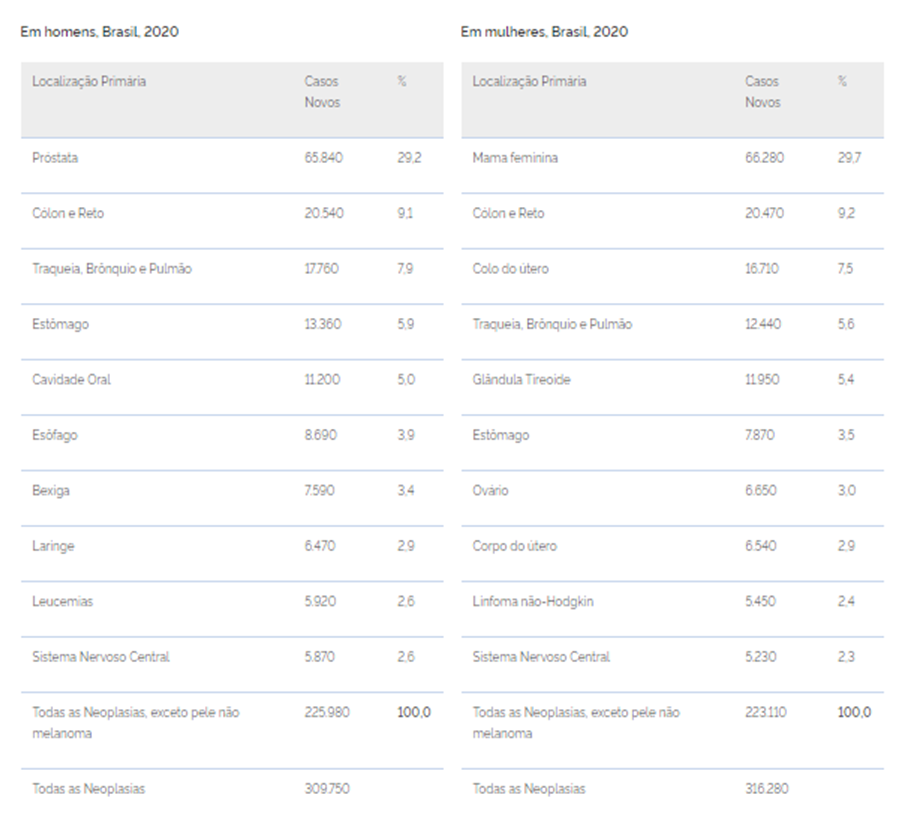
Quais os principais tipos de câncer?
Os oncologistas frequentemente utilizam uma metáfora peculiar para descrever a complexidade do câncer, comparando-o a uma pessoa com um nome e sobrenome longo. Essa comparação ilustra a classificação do câncer com base na célula inicial do tumor, considerando a estrutura única das células afetadas e o local específico do corpo onde o câncer se desenvolveu.
A complexidade dessa doença é evidente, dada a multiplicidade de tipos, cada um derivado de uma variedade de células no corpo humano. Nesse sentido, apresentamos abaixo apenas uma amostra dos diferentes tipos de câncer:
Câncer de pele não melanoma:
Este tipo de câncer mais frequente no Brasil representando quase 30% dos tumores malignos. Possui alta taxa de cura e baixa mortalidade.
Câncer de mama:
O câncer de mama se desenvolve nas células dos ductos ou dos lóbulos da mama. É o tipo de câncer mais comum entre as mulheres e pode se manifestar como um nódulo na mama, alterações na forma ou textura da mama, ou secreção mamilar anormal.
Saiba mais sobre o câncer de mama.


Câncer do pulmão:
Este tipo de câncer se origina nos tecidos pulmonares e está fortemente associado ao tabagismo. Pode causar sintomas como tosse persistente, falta de ar, dor no peito e expectoração com sangue.

Câncer colorretal:
O câncer colorretal afeta o cólon ou o reto e geralmente se desenvolve a partir de pólipos pré-cancerosos no revestimento do intestino grosso. Pode causar sintomas como mudanças no hábito intestinal, sangramento retal, dor abdominal e fraqueza.

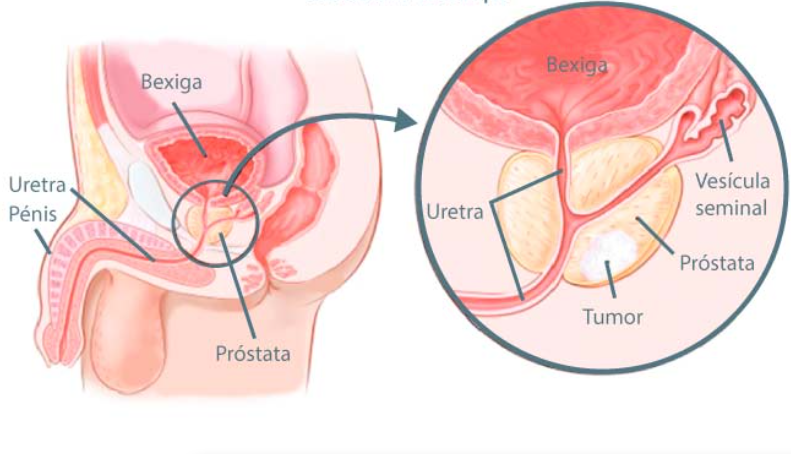
Câncer de próstata:
Este tipo de câncer se origina nas células da próstata, uma glândula localizada abaixo da bexiga em homens. Pode não apresentar sintomas nos estágios iniciais, mas, quando avançado, pode causar dificuldade para urinar, sangue na urina e dor óssea.
Saiba mais sobre o câncer de próstata.
Leucemia:
A leucemia é um câncer que afeta as células do sangue e da medula óssea, levando à produção anormal de glóbulos brancos. Pode causar sintomas como fadiga, infecções frequentes, sangramento fácil e palidez.

Câncer do fígado:
O câncer de fígado pode surgir a partir das células hepáticas ou de outros tecidos presentes no fígado. Fatores de risco incluem hepatite crônica, cirrose hepática e consumo excessivo de álcool.
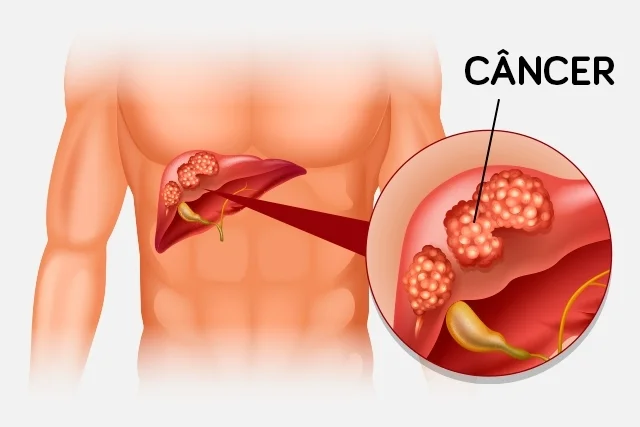
Câncer do colo do útero:
Este tipo de câncer se origina no colo do útero, a parte inferior do útero que se conecta à vagina. É frequentemente associado à infecção pelo vírus do papiloma humano (HPV) e pode não apresentar sintomas nos estágios iniciais.

Câncer do esôfago:
O câncer do esôfago se origina no revestimento do tubo muscular que transporta alimentos e líquidos da boca para o estômago. Pode causar sintomas como dificuldade para engolir, dor ao engolir, dor torácica e perda de peso não intencional.

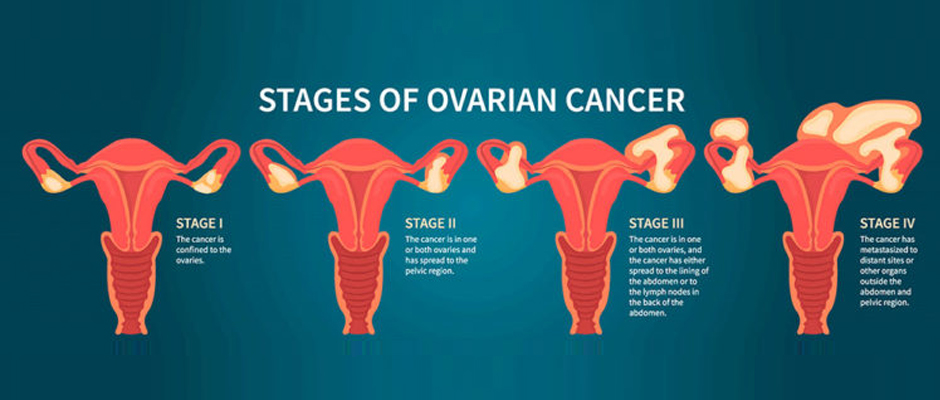
Câncer do ovário:
Este tipo de câncer se origina nos ovários, órgãos reprodutivos femininos responsáveis pela produção de óvulos e hormônios. Pode não apresentar sintomas nos estágios iniciais, mas, quando presentes, podem incluir dor pélvica, inchaço abdominal, dificuldade para comer e alterações no ciclo menstrual.
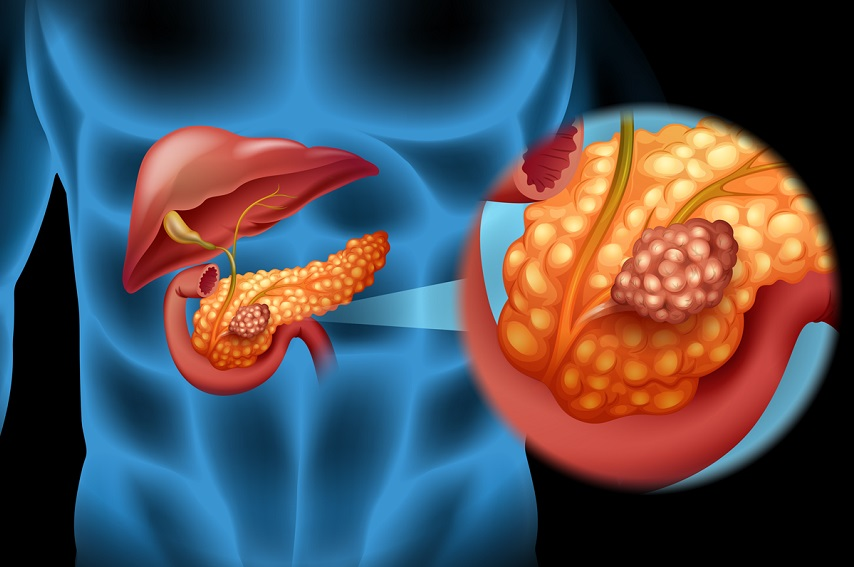
Câncer de pâncreas:
O câncer de pâncreas se desenvolve no órgão localizado atrás do estômago, que desempenha um papel crucial na digestão e na regulação dos níveis de açúcar no sangue. Pode causar sintomas como dor abdominal, perda de peso inexplicável, icterícia e problemas digestivos.
Câncer do testículo:
Este tipo de câncer se origina nos testículos, órgãos reprodutivos masculinos responsáveis pela produção de espermatozoides e hormônios. Pode causar sintomas como inchaço ou nódulo nos testículos, dor testicular, sensação de peso escrotal e dor lombar.

Quais são os sintomas do câncer?
Os sintomas do câncer podem variar de acordo com o tipo, o local e estágio da doença, mas existem alguns sinais que podem indicar a presença da condição. Aqui estão alguns dos sintomas mais comuns associados ao câncer:
- Presença de nódulo ou inchaço: Um nódulo ou inchaço inexplicável em qualquer parte do corpo pode ser um sinal de câncer. Isso pode ser sentido ao toque ou visualmente perceptível.
- Anemia ou infecções frequentes: A anemia inexplicável ou a ocorrência frequente de infecções podem indicar a presença de câncer, pois a doença pode afetar a produção de células sanguíneas saudáveis.
- Presença de sangue nas fezes ou secreções: Sangue nas fezes, urina ou outros fluidos corporais pode ser um sinal de alerta para certos tipos de câncer, como câncer colorretal ou câncer de bexiga.
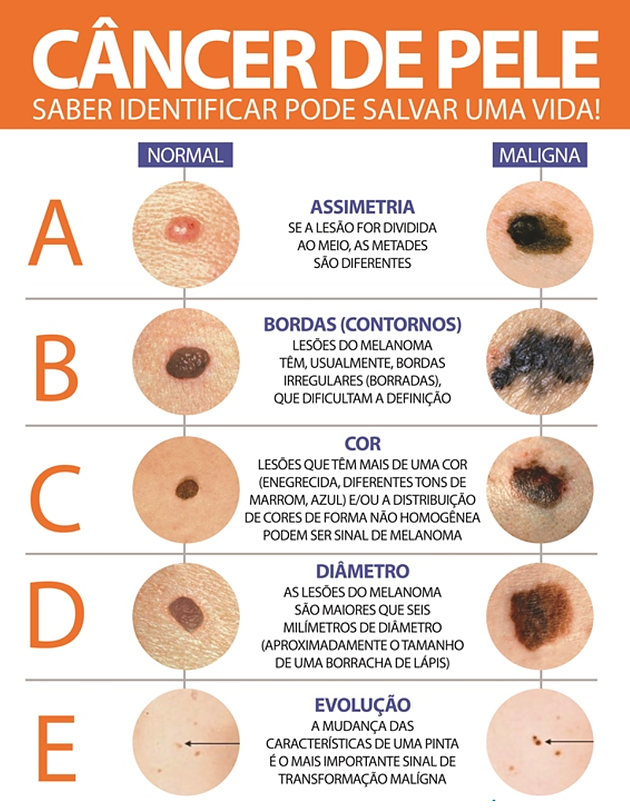
- Pintas com bordas irregulares ou feridas que não cicatrizam: Alterações na pele, como pintas que mudam de cor, tamanho ou forma, ou feridas que não cicatrizam, podem ser indicativas de câncer de pele.
- Perda de peso inexplicável: Perda de peso significativa sem uma causa aparente, como dieta ou exercícios, pode ser um sintoma de vários tipos de câncer, incluindo câncer de pâncreas, estômago ou esôfago.
- Dor persistente: Dor persistente em qualquer parte do corpo, especialmente se não aliviar com o tempo ou com tratamentos convencionais, pode ser um sintoma de câncer, como câncer de ossos, cérebro ou ovário.
- Fadiga persistente: Cansaço extremo e persistente, mesmo após descanso adequado, pode ser um sinal de câncer, especialmente quando acompanhado por outros sintomas.
- Febre intermitente: Febre intermitente, não relacionada a infecções ou outros fatores conhecidos, pode ser um sintoma de certos tipos de câncer, como leucemia ou linfoma.
- Alterações intestinais: Alterações no padrão intestinal, como diarreia ou constipação persistentes, podem ser sinais de câncer colorretal ou outros cânceres gastrointestinais.
- Sangramento anormal: Sangramento inexplicável, como sangramento vaginal entre os períodos menstruais, sangramento retal ou sangramento na urina, pode ser um sinal de câncer em órgãos como o útero, cólon ou bexiga.
- Alterações na urina: Alterações na cor, odor ou frequência da urina podem indicar câncer de bexiga, rim ou próstata.
- Problemas de deglutição ou rouquidão: Dificuldade para engolir, rouquidão persistente ou mudanças na voz podem ser sintomas de câncer de garganta, esôfago ou tireoide.
- Alterações na mama: Alterações no tamanho, forma ou textura da mama, secreção do mamilo ou presença de caroços podem ser sinais de câncer de mama.
É importante ressaltar que esses sintomas não são exclusivos do câncer e podem ter várias causas, mas é essencial procurar orientação médica para uma avaliação adequada caso eles persistam ou se agravem.
Quais são as causas e fatores de risco para o desenvolvimento do câncer?
O câncer possui uma variedade de causas e fatores de risco que podem contribuir para o seu desenvolvimento. As causas do câncer podem ser divididas em externas e internas. As causas externas são responsáveis por 80% e 90% dos casos e estão relacionadas ao ambiente em que vivemos, aos nossos hábitos e exposição a agentes nocivos. Já as causas internas são, em grande parte, geneticamente pré-determinadas e estão ligadas à capacidade do organismo de se defender das agressões externas.
- Idade: o envelhecimento natural do organismo traz mudanças nas células que as tornam mais vulneráveis ao processo cancerígeno. Além disso, as células de pessoas idosas foram expostas por mais tempo aos fatores de risco para o câncer, aumentando a probabilidade de desenvolvimento da doença.
- Hereditariedade e fatores genéticos: Mutações genéticas hereditárias ou adquiridas ao longo da vida podem aumentar o risco de desenvolver câncer. Porém, apenas 10% de todos os cânceres ocorrem devido a fatores hereditários. Embora a maioria dos cânceres não seja hereditária, a predisposição genética desempenha um papel importante em certos tipos de tumores.
- Agentes carcinogênicos e exposição ambiental: diversos agentes presentes no ambiente, como produtos químicos e poluentes podem causar danos ao DNA das células, levando ao desenvolvimento do câncer. Segundo o Instituto Nacional de Câncer (INCA), 10,8% dos casos de câncer em homens e 2,2% em mulheres têm origem em fatores relacionados ao ambiente de trabalho.
- Sexo: alguns tipos de câncer são mais comuns em homens ou mulheres devido a diferenças hormonais e anatômicas. Por exemplo, o câncer de próstata é exclusivo dos homens, enquanto o câncer de mama afeta principalmente as mulheres.
- Tabagismo: ele é responsável por uma parcela significativa dos casos de câncer em todo o mundo, especialmente de pulmão, boca, garganta e esôfago. De acordo com a OMS, o tabagismo causa 22% de todas as mortes por câncer no mundo.
- Álcool: o consumo excessivo de álcool também está associado a um maior risco de câncer.
- Exposição à radiação: a exposição à radiação ionizante, seja por exames médicos ou radioterapia, pode aumentar o risco de desenvolver câncer. Os raios ultravioleta do sol também são um fator de risco para o câncer de pele.
- Obesidade e alimentação: a obesidade e uma dieta rica em gorduras saturadas, carnes processadas e alimentos industrializados aumentam o risco de vários tipos de câncer.
- Infecções: Algumas infecções virais, bacterianas e parasitárias estão associadas a um maior risco de câncer, como o vírus HPV (câncer cervical), hepatite B e C (câncer de fígado) e H. pylori (câncer gástrico).
- Imunossupressão: Condições que enfraquecem o sistema imunológico, como o HIV/AIDS e medicamentos imunossupressores, aumentam o risco de cânceres relacionados a infecções virais e outras condições.
“Durante uma consulta de rotina ao ginecologista, o médico encontrou um nódulo no meu seio direito, facilmente detectável ao toque. Infelizmente, não havia feito o autoexame, um erro que agora reconheço. Considerando que meu pai faleceu de câncer aos 33 anos, entrei em pânico e temi o pior. Felizmente, o procedimento para a remoção do nódulo revelou, na biópsia, que era benigno. Mesmo assim, decidi fazer um mapeamento genético para identificar possíveis mutações hereditárias. Para minha surpresa, o resultado foi tranquilizador, sem indicações de riscos genéticos associados ao câncer. Após esse susto, fica a lição da importância da vigilância da nossa saúde”, compartilhou Renata Pereira, 37 anos, paciente do Hospital Vera Cruz, em Campinas.
Como é feito o diagnóstico do câncer?
O câncer pode ser detectado durante exames de rotina de saúde, como check-ups anuais, ou quando o paciente relata sintomas suspeitos, como dor persistente, sangramento anormal, perda de peso não intencional, entre outros. Após a suspeita da doença, uma investigação mais detalhada é solicitada para confirmar a doença.
Exames de Sangue / Marcadores tumorais:
Os exames de sangue, incluindo testes de marcadores tumorais, podem fornecer informações importantes sobre a presença de câncer no organismo. Há substâncias presentes no sangue e em fluidos corporais que são produzidas pelo próprio organismo em resposta aos tumores. Dentre essas substâncias estão o PSA, associado ao câncer de próstata, o AFP, ligado ao fígado, além do CA 15-3, relacionado ao câncer de mama e outros, e o CA 125, associado ao câncer de ovário, entre diversos outros marcadores tumorais. No entanto, esses marcadores devem ser interpretados com cautela, pois podem ser elevados por diversas razões.
Exames de Imagem:
Radiografias, ultrassonografias, ressonâncias magnéticas e tomografias computadorizadas são utilizadas para visualizar possíveis tumores e anomalias nos tecidos do corpo, auxiliando no diagnóstico e estadiamento do câncer.
Endoscopia:
Procedimentos endoscópicos, como a colonoscopia e a endoscopia digestiva alta, permitem a visualização direta do interior de órgãos como o intestino e o estômago, auxiliando na detecção de tumores ou lesões suspeitas.
Biópsia:
A biópsia é um procedimento indispensável para confirmar o diagnóstico de câncer. Envolve a remoção de uma amostra de tecido ou células do tumor para análise microscópica por um patologista, que determinará o tipo de câncer e seu estágio.
Qual a importância do diagnóstico precoce do câncer?
Diagnóstico no estágio inicial da doença
A detecção precoce do câncer desempenha um papel importante na batalha contra essa doença devastadora. Identificar o câncer em seus estágios iniciais permite opções de tratamento mais variadas e eficazes. Quando diagnosticado precocemente, o câncer geralmente está localizado em uma área específica do corpo, facilitando abordagens terapêuticas direcionadas, como cirurgia, radioterapia ou quimioterapia, proporcionando melhor qualidade de vida ao paciente.
Além disso, o diagnóstico precoce pode levar a uma maior taxa de sobrevivência. Em muitos casos, as taxas de sobrevivência são significativamente maiores quando o câncer é detectado precocemente em comparação com estágios avançados da doença. Por exemplo, o câncer de cólon e reto possui 90% de chance de cura quando diagnosticado precocemente. Da mesma forma, pacientes com câncer de pulmão têm um aumento de 28% na taxa de sobrevida média de cinco anos quando a doença é identificada em estágio inicial.
Outro benefício do diagnóstico precoce é a potencial redução nos custos associados ao tratamento do câncer. Tratamentos mais agressivos e prolongados geralmente são necessários em estágios avançados da doença, resultando em despesas médicas significativas.
Confira a cartilha ‘Detecção Precoce do Câncer’ do Ministério da Saúde.
Como é feita a classificação dos tumores?
A categorização dos tumores segue diversos sistemas de estadiamento, sendo o sistema TNM o mais comum. Esse sistema leva em consideração:
T = Localização do tumor (extensão do tumor primário)
N = Existência ou número dos linfonodos afetados
M= Ausência ou presença de metástase
Ex: T0, T1, T2, T3, T4, N0, N1, N2, N3, M0, M1
Quais são os graus do câncer?
O Câncer geralmente se divide em três categorias de agressividade: 1 (altamente diferenciado), 2 (moderadamente diferenciado) e 3 (pouco diferenciado).
Cada grau representa a rapidez com que o tumor cresce e o potencial de risco para o paciente se não for tratado corretamente. No entanto, é importante notar que alguns tipos de câncer possuem sistemas de classificação específicos. Por exemplo, os tumores cerebrais são avaliados em uma escala que varia de 1 a 4, enquanto o câncer de próstata utiliza a escala Gleason, variando de 6 a 10. Em todos os casos, um grau mais elevado está associado a um crescimento mais rápido do tumor e possivelmente a uma necessidade aumentada de tratamento agressivo.
Quando o câncer é diagnosticado em estágios avançados, pode ser necessário adotar tratamentos mais intensivos para combater a doença e melhorar as chances de sucesso no tratamento.
Como é o tratamento do câncer?
O tratamento do câncer envolve uma combinação de técnicas adaptadas a cada caso específico, incluindo cirurgia oncológica, radioterapia e quimioterapia, por exemplo. A abordagem terapêutica é determinada pela localização, tipo e extensão da doença, além da condição clínica do paciente. Com a tendência atual para uma medicina mais personalizada, os procedimentos invasivos têm diminuído, resultando em uma melhor qualidade de vida para os pacientes.
Radioterapia
A radioterapia, um dos tratamentos primários contra o câncer, utiliza radiações para eliminar tumores ou inibir sua proliferação. Este procedimento pode ser dividido em duas modalidades: interna e externa. Na radioterapia interna, os dispositivos entram em contato direto com o corpo do paciente, enquanto na externa, permanecem afastados. O planejamento do tratamento é personalizado, levando em conta a localização e o tamanho do tumor, com o auxílio de um simulador para determinar a área a ser tratada.
As sessões de radiação são agendadas ao longo de várias semanas, com o objetivo de atingir o tumor de forma precisa e controlada. Durante o procedimento, o paciente não percebe as radiações, pois estas são imperceptíveis. A radioterapia pode ser aplicada como tratamento único ou combinada com outras abordagens terapêuticas, como a quimioterapia ou cirurgia oncológica.
Metade dos pacientes com câncer são submetidos à radioterapia, com um crescente número de casos em que a cura é alcançada por meio deste tratamento. Muitos pacientes experimentam a diminuição ou desaparecimento do tumor, resultando em um controle eficaz da doença.
Durante o processo de radioterapia, é possível que ocorram efeitos colaterais, tais como fadiga, perda de apetite e irritações na pele. No entanto, esses efeitos tendem a ser temporários e podem ser gerenciados com cuidados específicos e acompanhamento médico adequado.
Principais efeitos colaterais da radioterapia
Durante o tratamento de radioterapia, é comum que os pacientes enfrentem uma série de efeitos colaterais. Mas podemos indicar 3 que são os principais: Fadiga, alteração no apetite e reações cutâneas (pele).
Muitos pacientes experimentam um cansaço excessivo durante o tratamento, o que pode exigir uma redução nas atividades diárias e a necessidade de mais períodos de descanso. Algumas pessoas optam por diminuir sua carga de trabalho para lidar melhor com esse sintoma.
A perda de apetite e dificuldade para comer também são sintomas frequentes entre os pacientes em radioterapia. Dessa forma, recomenda-se fazer refeições leves e frequentes. Em alguns casos, as alterações na saliva podem interferir no paladar, mas isso tende a melhorar após o término do tratamento.
Já a pele exposta à radiação pode desenvolver reações como coceira, vermelhidão, irritação e queimaduras. Além disso, a pele pode ficar seca e com descamação.
Quimioterapia
A quimioterapia é uma abordagem fundamental no enfrentamento do câncer. Ela pode ser feita isoladamente ou em conjunto com outros métodos terapêuticos, como radioterapia e cirurgia oncológica. O tratamento é realizado em sessões espaçadas ao longo de várias semanas, buscando atingir o tumor de maneira eficaz e controlada. A duração do tratamento é adaptada às necessidades individuais de cada paciente, levando em consideração o tipo e o estágio do tumor.
A quimioterapia funciona empregando uma variedade de medicamentos para atacar as células doentes que compõem um tumor. Cada medicamento atua de maneira específica no organismo, e por isso são utilizados em combinação durante o tratamento. Esses agentes quimioterápicos podem ser administrados de diversas formas: oral, intravenosa, intramuscular, subcutânea e tópica.

A administração oral envolve o paciente ingerindo medicamentos por via oral, como comprimidos, cápsulas ou líquidos, muitas vezes feitos em casa. Na administração intravenosa, a medicação é introduzida diretamente na corrente sanguínea do paciente, geralmente por meio de injeções ou via cateter, frequentemente associado ao soro.
Já a administração intramuscular é feita por meio de injeções diretamente nos músculos do paciente. E na administração subcutânea, a medicação é aplicada por injeção sob a pele, em uma área específica do corpo. Por fim, a administração tópica envolve a aplicação direta do medicamento na pele ou em mucosas, como na região afetada, sob a forma de pomada ou líquido.
Efeitos colaterais da quimioterapia
Durante o tratamento de quimioterapia, os pacientes podem experimentar uma variedade de efeitos colaterais que podem afetar sua qualidade de vida. Alguns desses efeitos incluem fraqueza, diarréia, perda de peso, queda de cabelo e enjoo.
A fraqueza é comum e pode exigir que os pacientes reduzam suas atividades e aumentem o tempo de descanso. A diarréia pode ser tratada com medicamentos específicos e uma dieta cuidadosamente selecionada para ajudar a controlar os sintomas.
A perda de peso pode ser uma preocupação, mas o consumo de alimentos calóricos entre as sessões de quimioterapia pode ajudar a manter um peso saudável. A queda de cabelo é um efeito colateral conhecido, mas os pacientes podem optar por usar perucas ou lenços para lidar com essa mudança temporária na aparência. O enjoo também é comum e pode ser gerenciado com uma dieta leve e frequente, evitando alimentos gordurosos ou temperados.
É importante que os pacientes estejam cientes desses efeitos colaterais e conversem com sua equipe médica para obter orientações sobre como lidar com eles durante o tratamento.
Cirurgia oncológica
Representando uma opção terapêutica com alto potencial de êxito, a cirurgia é indicada tanto para a remoção do tumor, quanto para a eliminação da área circundante comprometida.
Em sua essência, a cirurgia oncológica pode ser categorizada em dois propósitos principais: curativo e paliativo. O primeiro busca a total erradicação do tumor, especialmente quando diagnosticado precocemente, possibilitando a perspectiva de cura. Já o segundo, paliativo, concentra-se em reduzir a carga tumoral ou controlar os sintomas que impactam a qualidade de vida do paciente, como a dor e as complicações decorrentes da doença.
Diversos procedimentos cirúrgicos são adotados com objetivos paliativos, abrangendo desde a descompressão de estruturas vitais até o controle de hemorragias e perfurações.
A decisão pela cirurgia oncológica é meticulosamente ponderada, levando em consideração uma gama de fatores. Entre eles, destacam-se a perspectiva de cura, o tipo e a localização do câncer, a busca pela remoção total ou parcial do tumor, a disseminação da doença e seus impactos em outros órgãos, bem como o alívio dos efeitos adversos da enfermidade.
Tipos de cirurgia oncológica
A cirurgia oncológica engloba uma variedade de procedimentos adaptados às necessidades de cada paciente e ao estágio da doença. Esses incluem:
- Cirurgia primária ou curativa: realizada para remover completamente o tumor;
- Cirurgia diagnóstica: visa a obtenção de amostras para biópsia, possibilitando a identificação e caracterização do câncer;
- Cirurgia de estadiamento: determina o tamanho do tumor e sua disseminação para outros órgãos;
- Debulking: remove parte significativa do tumor quando sua completa remoção não é possível, muitas vezes complementada por tratamentos adicionais;
- Cirurgia paliativa: alivia sintomas e melhora a qualidade de vida em pacientes com câncer avançado ou metastático;
- Cirurgia reconstrutora: busca restaurar a função ou a estética após a remoção do tumor, como na reconstrução mamária pós-mastectomia;
- Cirurgia preventiva: reduz o risco de desenvolvimento de câncer, como a remoção de pólipos pré-cancerígenos no cólon.
Saiba mais sobre a cirurgia oncológica.
Hormonioterapia, terapia-alvo, imunoterapia, medicamentos de suporte e transplante de medula óssea
Além das 3 principais formas de tratamento, outras opções terapêuticas também são empregadas. A hormonioterapia, por exemplo, tem como objetivo bloquear os hormônios que promovem o crescimento do câncer. Frequentemente é empregada em casos de câncer de mama ou próstata. Por outro lado, a terapia-alvo emprega medicamentos específicos para inibir mutações genéticas que alimentam o crescimento tumoral, preservando as células saudáveis.
Outra promissora abordagem é a imunoterapia, que potencializa o sistema imunológico para reconhecer e destruir as células cancerosas. Embora seus efeitos colaterais sejam geralmente mínimos, sua eficácia pode variar de acordo com o tipo de câncer.
Além disso, há os medicamentos de suporte, que ajudam a controlar sintomas ou efeitos adversos das terapias, como dor e inflamação. E por fim, o transplante de medula óssea, usado em certos tipos de câncer do sangue, como leucemia e linfoma.
Essas diversas estratégias terapêuticas, muitas vezes combinadas, representam um avanço contínuo na luta contra o câncer.
O câncer tem cura?
Essa é a pergunta que todos buscam. A verdade é que as perspectivas de cura para o câncer são variadas, dependendo de fatores como o tipo de tumor, seu estágio de desenvolvimento e a condição de saúde do paciente.
Segundo o Inca, “mais da metade dos pacientes possuem a chance de serem curados”. Mas é preciso compreender que alguns tumores são mais agressivos, crescendo rapidamente ou permanecendo assintomáticos até estágios avançados, o que dificulta o diagnóstico precoce.
Geralmente, um paciente é considerado curado se permanecer sem sinais da doença por cinco anos consecutivos. Enquanto alguns pacientes não apresentam recorrência do câncer, outros podem enfrentar recaídas ou desenvolver tumores em outras partes do corpo, ressaltando a importância de acompanhamento regular.
Como evitar o câncer?
Prevenção da doença
Para prevenir o câncer, uma série de medidas pode ser adotada visando reduzir a exposição aos fatores de risco associados à doença.
Evitar o tabagismo é importante, já que fumar aumenta significativamente o risco de câncer em diversas partes do corpo. Além disso, uma alimentação balanceada, rica em frutas, legumes e cereais integrais, pode contribuir para a prevenção, assim como manter um peso corporal adequado e praticar atividades físicas regularmente. Evitar o consumo de bebidas alcoólicas e proteger-se da exposição solar excessiva são outras medidas importantes.
Para as mulheres, realizar exames ginecológicos preventivos a cada três anos é fundamental, especialmente entre 25 e 64 anos, assim como vacinar meninas e meninos contra o HPV.
Essas ações são essenciais para reduzir o risco e promover a saúde.
O que são os cuidados paliativos no tratamento de câncer?
Os cuidados paliativos no tratamento do câncer são uma abordagem multidisciplinar que visa melhorar a qualidade de vida do paciente e de seus familiares.
Essa assistência, proposta pela Organização Mundial da Saúde (OMS), inclui a prevenção e alívio do sofrimento através do tratamento da dor e de outros sintomas físicos, sociais, psicológicos e espirituais. É fundamental que os cuidados paliativos sejam ativos e dinâmicos, especialmente em pacientes com câncer em estágio avançado, onde o controle dos sintomas é essencial.
Saiba como a anestesiologia pode ajudar nos cuidados paliativos.
Como ajudar uma pessoa com câncer?
Apoiar um familiar ou amigo diante de uma doença grave, como o câncer, é fundamental para oferecer conforto e suporte diante das diferentes etapas emocionais, desde o impacto do diagnóstico até o enfrentamento do tratamento e, por vezes, da aceitação de uma condição sem cura.
Além das palavras de consolo, é importante fornecer assistência prática, como acompanhá-lo em consultas médicas, tomar nota de dúvidas para os profissionais de saúde, auxiliar nas tarefas diárias e oferecer suporte psicológico tanto para o paciente quanto para os familiares.
Confira outros artigos:
Câncer de próstata
Câncer de Mama
Câncer de Mama tratamento
Principais Doenças do Intestino
Câncer de Ovário
Cirurgia de Tireoide
Câncer de Colo do Útero
Doenças que mais afetam as mulheres
Cirurgia oncológica
Cuidados paliativos
