Antes de mergulharmos nos detalhes da anestesia bloqueio, é importante compreender o que realmente envolve esse procedimento. A anestesia, em sua essência, é a administração cuidadosa de medicamentos com o propósito multifacetado de eliminar a sensação de dor, induzir analgesia, modificar o estado de consciência, relaxar e/ou controlar reflexos. Esse processo se torna imperativo em cirurgias e diversos procedimentos médicos.
Os bloqueadores surgem como uma abordagem indispensável no tratamento da dor. A técnica visa interromper os impulsos sensitivos que transportam informações dolorosas ao sistema nervoso central, atuando como verdadeiros guardiões contra o desconforto. Este feito é alcançado por meio da infiltração, uma prática que consiste na aplicação de uma injeção contendo anestésico no local preciso onde a dor se manifesta.
A seguir exploraremos neste texto aspectos fundamentais da anestesia bloqueio, incluindo suas aplicações, a duração do efeito, tipos de procedimentos e muito mais.
Aplicação do bloqueio anestésico
A realização dos bloqueios anestésicos exige a execução de profissionais da saúde, predominantemente anestesiologistas, que se utilizam de métodos de imagem, como raio-x, ultrassonografia ou ressonância magnética, além de exames de sangue.
Essas ferramentas são fundamentais para a administração precisa e segura de medicamentos específicos, como anestésicos, anti-inflamatórios e outras substâncias, proporcionando um procedimento personalizado e eficiente.
A perícia desses profissionais, aliada à tecnologia diagnóstica, garante a aplicação adequada do bloqueio anestésico, otimizando os resultados para cada paciente.
A anestesia de bloqueio dura quanto tempo?
A anestesia de bloqueio apresenta variações em sua duração, sendo influenciada pelo tipo específico de bloqueio anestésico aplicado. Em termos gerais, o efeito costuma dissipar-se em um intervalo que pode abranger desde algumas horas até semanas.
Para ilustrar, em procedimentos cirúrgicos mais complexos, como uma cirurgia no rádio envolvendo uma fratura, é comum empregar o bloqueio de plexo braquial associado à sedação. O tempo necessário para a recuperação da sensibilidade e movimento no membro pode variar de 6 a 24 horas, dependendo de diversos fatores, como o volume de anestésico injetado e o tipo de medicamento utilizado.
Por outro lado, em casos onde se busca gerenciar a dor pós-cirúrgica, é possível combinar um bloqueio de nervos com uma anestesia geral. Essa abordagem tem o potencial de proporcionar alívio da dor por até 24 horas após a cirurgia, embora algumas áreas possam permanecer dormentes até 48 horas.
Por isso, é importante ressaltar que os resultados variam e estão intrinsecamente relacionados às patologias tratadas. Em situações específicas, os sinais dolorosos podem desaparecer de forma permanente, oferecendo uma alternativa eficaz para evitar procedimentos cirúrgicos mais invasivos.
Quais são os tipos de bloqueios anestésicos?
Bloqueio diagnóstico
Este procedimento de mínima invasão, pautado pela precisão, é orientado por dispositivos de imagem, como ultrassom, termografia infravermelha ou radioscopia. Sua finalidade é identificar com exatidão a localização da dor e estabelecer a abordagem mais eficaz para o tratamento.
Bloqueio terapêutico
Guiados por técnicas de imagem, são aplicadas substâncias como anestésico local, ácido hialurônico e anti-inflamatórios para propósitos terapêuticos. Essas injeções visam reduzir ou eliminar a dor, possibilitando que os pacientes diminuam a ingestão oral de analgésicos.
Bloqueio facetário
As articulações facetárias desempenham um papel determinante na estabilidade da coluna vertebral, mas podem ser alvo de processos inflamatórios ou degenerativos, desencadeando situações dolorosas. A administração de anestésico nas áreas articulares afetadas evidencia efeitos benéficos na redução da dor.
Bloqueio da articulação sacroilíaca
A articulação sacroilíaca, conectando a parte inferior da coluna vertebral à pelve, pode causar dores lombares crônicas quando comprometida. Infusões articulares, contendo anti-inflamatórios, ácido hialurônico são utilizadas conforme a necessidade do caso.
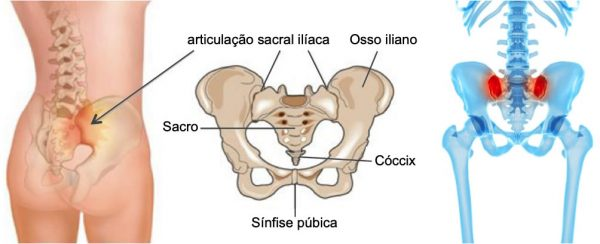
Fonte imagem: Colunar
Bloqueio regional
O Bloqueio Regional é uma solução anestésica local, que atua em determinada região do corpo Essa técnica age nos nervos responsáveis pela transmissão da dor ao paciente, evitando a sensação de dor na área anestesiada durante procedimentos ambulatoriais ou cirúrgicos.
A seguir, exploraremos de maneira mais detalhada os tipos de Bloqueio Regional, uma modalidade de anestesia amplamente empregada na prática médica.
Anestesia Bloqueio Regional (ou locorregional)
Nessa modalidade de anestesia, ocorre a inibição da sensibilidade à dor em uma região específica do corpo, com a administração de medicamentos anestésicos locais junto aos nervos responsáveis pela percepção de dor nessa área.
Esta técnica é aplicável em partos e cirurgias realizadas em áreas específicas, como membros superiores (ombro) ou inferiores (pé, perna), cavidade abdominal e pélvica, tórax ou face, sempre que não se faz necessária uma anestesia geral.
A utilização da anestesia regional assume um papel fundamental em diferentes contextos cirúrgicos, abrangendo especialidades como ortopedia, ginecologia, obstetrícia e urologia.
Adicionalmente, pode-se complementar a anestesia locorregional com sedação, buscando proporcionar ao paciente um estado de tranquilidade durante o procedimento, sem a necessidade de recorrer a uma anestesia geral. Dentre as principais técnicas locorregionais, destacam-se:
Bloqueio de nervos periféricos
Antes de entrar na questão do bloqueio, primeiramente precisamos entender o que são os nervos periféricos. O sistema nervoso periférico, composto por nervos e gânglios, desempenha o papel de transmitir informações do corpo ao sistema nervoso central.
Esses nervos controlam a função motora e sensitiva em diversas partes do corpo, como membros inferiores e superiores. Ao utilizar o bloqueio de nervos periféricos, a mensagem de dor gerada pela intervenção cirúrgica não é transmitida ao cérebro, graças ao efeito bloqueador do anestésico local.
Como bloquear os nervos periféricos?
O anestésico local é administrado ao redor dos nervos responsáveis pela sensibilidade e movimento na região da cirurgia planejada, por exemplo, anestesiando apenas a perna para uma cirurgia no pé.
Apesar de ser considerado um procedimento relativamente simples devido às tecnologias disponíveis para localização precisa dos nervos, requer habilidade técnica específica e deve ser realizado por profissionais de saúde capacitados. A identificação do nervo desejado é realizada através de uma agulha específica acoplada a um Estimulador de Nervo Periférico, que avalia a resposta nervosa. A realização ideal desse procedimento é atribuída a anestesiologistas, garantindo segurança e eficácia na aplicação da técnica.
Atualmente, a anestesia para bloqueio de nervos periféricos se beneficia do uso do ultrassom, proporcionando uma visualização mais nítida das estruturas neurovasculares, elevando as taxas de sucesso da técnica.
Onde o bloqueio de nervos periféricos pode ser realizado?
O bloqueio de nervos periféricos apresenta a flexibilidade de ser realizado em diversas regiões do corpo, incluindo membros superiores, membros inferiores, parede torácica e parede abdominal.
Por exemplo, para cirurgias ortopédicas no ombro (membro superior), para intervenções no joelho (membro inferior), procedimentos torácicos e abdominais que demandam anestesia regional.
Quais as vantagens dos bloqueios de nervos periféricos?
As vantagens associadas aos bloqueios de nervos periféricos são diversas. Destacam-se o maior alívio da dor após a operação, a redução da necessidade de analgésicos à base de opiáceos no período imediatamente seguinte à cirurgia, minimizando desconfortos e evitando riscos de dependência a longo prazo. Além disso, optar por essa abordagem possibilita evitar uma anestesia geral, mitigando riscos e efeitos secundários comuns, como enjoos, dores de garganta e sonolência. A recuperação também é favorecida, permitindo que o paciente se levante, movimente-se mais rapidamente e deixe o hospital em um período mais curto.
Trazendo um exemplo mais específico, vamos falar do uso dessa técnica em cirurgias ortopédicas. As cirurgias ortopédicas, como aquelas realizadas no pé, joelho e tornozelo, têm se beneficiado dos efeitos analgésicos duradouros e da segurança oferecida por esses bloqueios. A anestesia regional, especialmente os bloqueios de nervos periféricos, proporciona relaxamento muscular, analgesia no pós-operatório e contribui para um controle eficaz da dor, resultando em altas hospitalares mais precoces.
Comparativamente à anestesia geral, o uso de técnicas de anestesia regional em cirurgias ortopédicas apresenta vantagens adicionais, como menor manipulação das vias aéreas, menor incidência de náuseas e vômitos pós-operatórios, tempo reduzido na Sala de Recuperação Pós-Anestésica (SRPA), menor necessidade de intervenções na SRPA e menor incidência de efeitos colaterais relacionados ao uso de opioides, como prurido e depressão respiratória.
Efeitos após a cirurgia
Após a intervenção cirúrgica, os efeitos do bloqueio nervoso podem persistir por até 48 horas. Durante esse período, a área anestesiada no corpo apresentará uma sensação considerável de peso, necessitando de apoio até que os músculos recuperem plenamente sua função. Conforme o efeito do bloqueio nervoso se dissipa, é comum sentir formigamento nas extremidades dos dedos das mãos ou dos pés, o que é uma reação normal.
Possíveis complicações do bloqueio de nervos periféricos
Possíveis complicações do bloqueio de nervos periféricos incluem lesão nervosa e intoxicação pelo anestésico local. A prevenção de complicações é fundamental, sendo necessário que o profissional utilize recursos como ultrassom para evitar lesões nos nervos durante o procedimento cirúrgico.
Voltando no exemplo das cirurgias ortopédicas, uma ocorrência possível é o fenômeno conhecido como “dor rebote”. Após a efetividade da anestesia regional durante os procedimentos cirúrgicos, estudos indicaram a presença desse fenômeno, caracterizado por uma dor intensa que surge quando o bloqueio original desaparece. A dor rebote é quantificada pela diferença nos escores de dor entre o período de funcionamento do bloqueio de nervos periféricos (BNP) e a dor aguda após o desaparecimento do bloqueio.
Diversos fatores, como idade, tipo de cirurgia, sítio cirúrgico, tipo de fratura, concentração de anestésico local e aspectos psicológicos, podem estar relacionados à ocorrência da dor rebote. Embora seja menos problemática para pacientes idosos, pode ser intensa, especialmente em pacientes mais jovens. O local e o tipo de cirurgia também influenciam, com maior intensidade observada em cirurgias de ombro em comparação com cirurgias complexas de joelho. É importante salientar que, mesmo se ocorrer, a atenção do anestesiologista no pós-operatório é essencial para abordar essa questão de maneira adequada.
Veja aqui a publicação da Revista Brasileira de Anestesiologia sobre o assunto.
Anestesia do neuroeixo (peridural e subaracnóideo)
Outra forma de anestesia regional é denominada anestesia do neuroeixo, compreendendo o encéfalo e a medula espinhal. Esse tipo de anestesia consiste na interrupção temporária da condução de impulsos nas raízes dos nervos e na medula espinhal, utilizando anestésicos locais no espaço subaracnóideo (raquianestesia) ou no espaço peridural (bloqueio peridural), proporcionando o bloqueio da sensibilidade no tórax, abdômen e/ou membros inferiores.
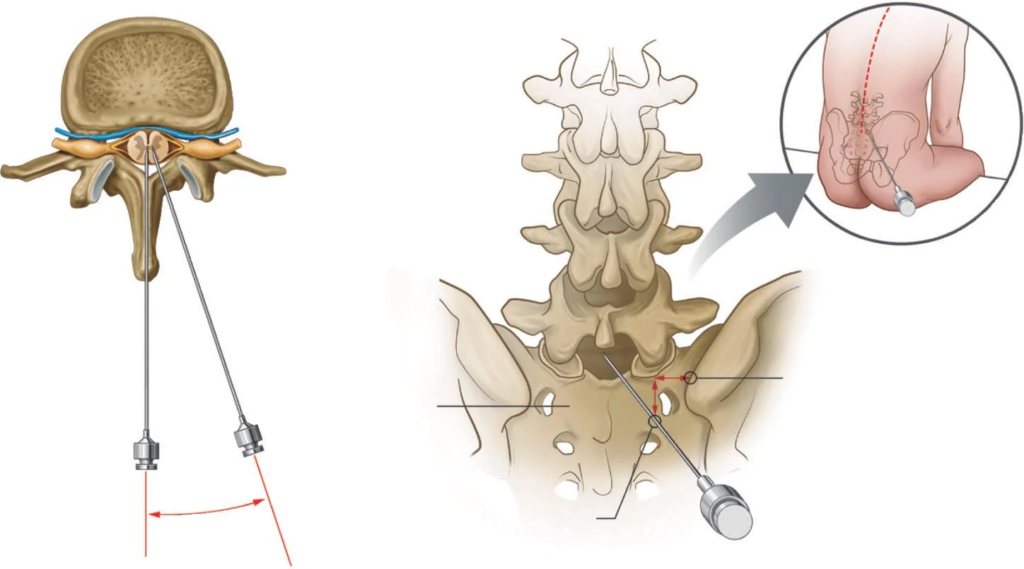
Fonte imagem: issuu
Amplamente utilizado em diversos procedimentos, esse método de anestesia regional apresenta vantagens em relação à anestesia geral, desde que seja realizado corretamente, resultando em benefícios notáveis.
Uma das limitações do bloqueio neuroaxial está relacionada à diminuição esperada da pressão arterial e frequência cardíaca, decorrente da simpatectomia, vasodilatação e bloqueio das fibras cardioaceleradoras. O conhecimento sobre como manter essas respostas hemodinâmicas é essencial.
O bloqueio do neuroeixo é uma alternativa frequentemente escolhida, especialmente em procedimentos cirúrgicos envolvendo membros inferiores, períneo e abdome. Sua principal vantagem é a manutenção da ventilação espontânea do paciente, consciência e patência das vias aéreas. Em termos gerais, o bloqueio subaracnóide requer doses pequenas de anestésico local para induzir analgesia sensorial profunda, enquanto a anestesia epidural demanda uma quantidade maior de anestésico local, o que pode acarretar efeitos colaterais e complicações indesejadas.
Os opioides podem ser administrados concomitantemente nas anestesias de neuroeixo, com ênfase no controle da dor pós-operatória.
Bloqueio Peridural (epidural)
A técnica da injeção peridural, também conhecida como epidural, ganhou destaque globalmente devido ao seu uso em partos para reduzir a dor das parturientes. No entanto, essa não é a única aplicação desse recurso. Existem diversas variações nas técnicas de injeção peridural, sendo a utilizada em partos bastante distinta daquela empregada para alívio da dor lombar.
A anestesia peridural envolve a administração de uma quantidade significativa de anestésico local no espaço peridural, predominantemente afetando as raízes dos nervos espinhais, promovendo um bloqueio simpático pós-ganglionar.
Saiba mais sobre anestesia em parto.
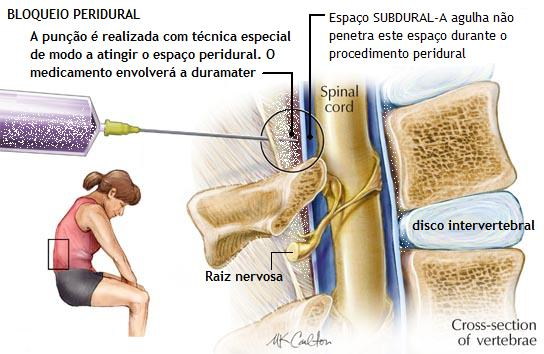
Raquianestesia (Bloqueio subaracnóideo)
A raquianestesia, por ser uma técnica de bloqueio regional, também tem como objetivo bloquear a sensibilidade de uma região específica do corpo.
A aplicação desse tipo de anestesia ocorre na região lombar das costas, entre as vértebras da coluna, no espaço subaracnóideo abaixo da medula espinhal. Durante esse procedimento, os nervos presentes nessa área não transmitem os estímulos nervosos para o cérebro.
A raquianestesia requer uma quantidade reduzida de fármaco, atuando nas raízes e medula, realizando um bloqueio simpático pré-ganglionar. A técnica de perfuração visa minimizar o trauma local, evitando complicações como a cefaleia pós-raquidiana. Idealmente, a aplicação ocorre com o paciente sentado, permitindo ao anestesista examinar a coluna e identificar o melhor espaço entre as vértebras para realizar a perfuração da dura-máter, utilizando uma agulha de pequeno calibre. O medicamento é injetado no espaço onde circula o líquido cefalorraquidiano.
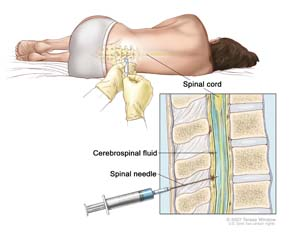
Fonte imagem: Cefaleias
A raquianestesia tem efeito imediato, promovendo bloqueio sensitivo e motor, com a perda de sensibilidade ocorrendo de baixo para cima, ou seja, dos pés para o umbigo. Essa técnica é aplicada em diversas cirurgias, como as urológicas, ginecológicas, infraumbilicais, ortopédicas nos membros inferiores, obstétricas (como a cesariana) e aquelas na parede abdominal abaixo do umbigo.
É essencial observar que a raquianestesia possui um tempo de duração máximo devido à quantidade limitada de anestésico local que pode ser administrada, sendo recomendada para cirurgias com duração máxima de 3-4 horas.
Possíveis complicações
Possíveis complicações associadas a esse tipo de bloqueio incluem a ocorrência comum da cefaleia pós-punção. Essa dor de cabeça surge após a perfuração da dura-máter e está relacionada à persistência do pequeno orifício na dura-máter nos dias seguintes ao procedimento anestésico. A incidência desse sintoma foi consideravelmente reduzida com a adoção de agulhas de menor calibre, menos traumáticas, uma prática que tem ganhado aceitação entre os anestesiologistas.
Qual a diferença entre raquianestesia e peridural?
Na raquianestesia, o anestésico é administrado por meio de uma única aplicação da agulha, ao passo que, na anestesia peridural, o anestésico pode ser introduzido inúmeras vezes por meio de um cateter.
Adicionalmente, durante a raquianestesia, a agulha perfura todas as meninges, camadas protetoras da espinha e do cérebro, até alcançar a medula espinhal, onde está o líquido cefalorraquidiano. Já na peridural, o anestésico é aplicado antes, e a agulha não perfura todas as meninges, resultando em um modelo de anestesia denominado “segmentar”. Nesse caso, uma parte específica do corpo pode ser anestesiada, enquanto o restante mantém sua mobilidade e sensibilidade.
Quando se trata de uma anestesia peridural ou raquianestesia, o alívio da dor pode variar. A adequação desse alívio à expectativa da gestante em relação à analgesia é determinante. A escolha da técnica mais adequada para uma cirurgia inicia-se com uma consulta pré-anestésica abrangente, na qual são trocadas informações sobre a história clínica do paciente, doenças prévias, medicações em uso regular e preferências pessoais do paciente.
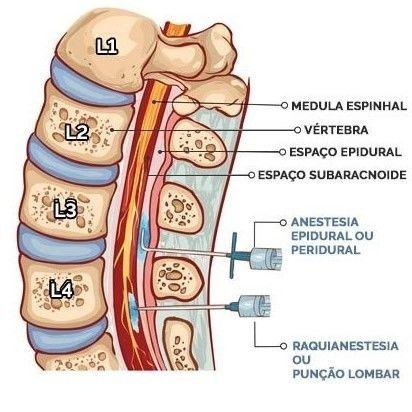
Fonte imagem: Eu Médico Residente
Saiba mais sobre o objetivo e a importância da consulta pré-anestésica.
Se você for da área médica, vale a leitura mais detalhada do texto sobre a segurança na anestesia regional publicado pela Revista Brasileira de Anestesiologia. Veja aqui.
Fonte:
Revista Brasileira de Anestesiologia
Royal College of Anaesthetists
World Federation of Societies of Anesthesiologists

